افتادگی بند ناف در بارداری
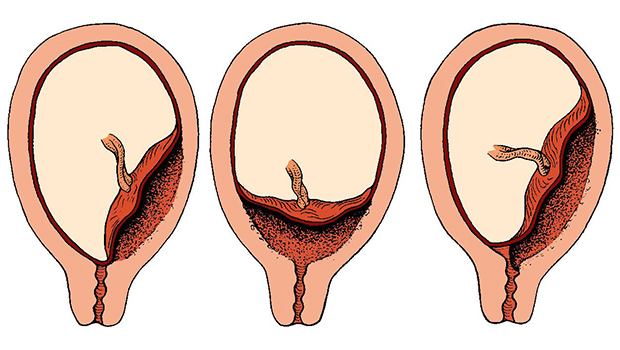
در برخی از مواقع، قبل یا حین تولد بند ناف از طریق دهانه رحم به داخل واژن میرود، به این عارضه افتادگی بند ناف در بارداری یا پرولاپس بند ناف گفته میشود که نیاز به درمان فوری دارد تا فشار جنین به بند ناف، منجر به قطع اکسیژن نشود.
زمانی که چنین حالتی ایجاد میشود، بند ناف بین بدن نوزاد و استخوانهای لگن تحت فشار قرار میگیرد.
منظور از افتادگی بند ناف چیست؟
بند ناف ساختار انعطافپذیری دارد و شبیه به لوله است که در دوران بارداری جنین را به مادر متصل میکند. در واقع با وجود این بافت در بارداری، مواد مغذی به نوزاد منتقل میشود و مواد زائد از این طریق از بین میرود یا خارج میشود.
این وضعیت زمانی رخ میدهد که بندناف از بین جنین و دهانه رحم به داخل واژن خارج شده باشد. افتادگی بند ناف ممکن است قبل یا در حین زایمان ایجاد شود.

افتادگی بند ناف چه عواقبی را در پی دارد؟
خوشبختانه این عارضه نادر است؛ اما، در صورت ایجاد چنین مشکلی میتواند برای مادر بسیار خطرناک باشد.
هنگامی که چنین مشکلی حین زایمان رخ میدهد، بند ناف بین جنین و دهانه رحم قرار میگیرد و فشرده میشود که منجر به از دست دادن اکسیژن و حتی مرده زایی میشود.
علت افتادگی بند ناف چیست؟
از علل شایع افتادگی بند ناف میتوان به موارد زیر اشاره کرد:
- پارگی زودرس غشا
- زایمان زودرس
- بارداری چند قلو
- پلی هیدرآمنیوس (وجود مقادیر زیاد مایع آمنیوتیک)
- قرارگیری نوزاد در حالت بریچ
نحوه تشخیص افتادگی بند ناف چگونه است؟
این عارضه با مشاهده یا لمس هنگام معاینه لگن مشخص میشود. علاوه بر این گاهی نوزاد ضربان غیر طبیعی دارد که به عنوان برادی کاردی یا کند شدن ضربان قلب شناخته میشود (ضربان قلب کمتر از ۱۲۰ در دقیقه).
حتی خود فرد نیز میتواند بند ناف را در واژن احساس کند. با این حال در برخی از افراد تنها با ضربان قلب غیر طبیعی چنین مشکلی شناسایی میشود.
از آنجایی که بند ناف کشیده و فشرده میشود، باعث کاهش جریان خون به نوزاد میشود. در نهایت افت ناگهانی یا تغییر در ضربان قلب نوزاد ایجاد خواهد شد.
بیشتر بخوانید: گره حقیقی بند ناف؛ گره خوردن بند ناف

پرولاپس بند ناف چگونه کنترل میشود؟
افتادگی بند ناف یک وضعیت حاد در خانمهای باردار است که نیاز به زایمان فوری دارد. در این مواقع باید زایمان سزارین برای خانم باردار انجام گیرد.
پزشک موقعیت جنین را با دست بالا میبرد تا از فشرده شدن بند ناف جلوگیری کند و زایمان هرچه سریعتر انجام گیرد.
در واقع متخصصین معتقد هستند که فاصله زمانی بین تشخیص و زایمان باید ۳۰ دقیقه باشد. برای از افراد بسته به شرایطی که دارند ممکن است زایمان هرچه سریعتر انجام گیرد.
تا زمانی که شرایط برای زایمان فراهم شود، پزشک ممکن است دست خود را به داخل واژن کند و قسمتی از نوزاد را که منجر به فشرده شدن بند ناف شده است، به آرامی بلند کند.
علاوه بر این راهکارهای دیگری نیز در صورت نیاز از سوی پزشک در نظر گرفته میشود. هرچه در روند درمان تاخیر وجود داشته باشد، احتمال مرگ یا آسیب مغزی بیشتر خواهد شد.
در واقع افتادگی بند ناف اگر در خارج از بیمارستان رخ دهد، خطر مرگ نوزاد ۱۸ برابر بیشتر از مواردی است که در بیمارستان اتفاق میافتد.
چه افرادی در معرض ابتلا به افتادگی بند ناف قرار دارند؟
چندین مورد وجود دارد که میتواند خطر افتادگی بند ناف را افزایش دهد که این موارد به شرح زیر است:
- بارداری چند قلو
- زایمان زودرس
- نوزادی با وزن کم
- حالت بریچ (حالتی که پا یا باسن نوزاد به سمت کانال تولد باشد)
- مایع آمنیوتیک بیش از حد
- پارگی زودرس غشا (زمانی که کیسه آب قبل از ۳۷ هفتگی پاره میشود، به این معنی که کیسه پر از مایع نوزاد شما را احاطه کرده است و قبل از موعد انتظار پاره میشود)
از دیگر عوامل خطرساز میتوان به موارد زیر اشاره کرد:
- آمنیوتومی
- نمونهگیری از خون جنین
- بررسی نقایص مادرزادی

آیا میتوان از افتادگی بند ناف جلوگیری کرد؟
چنین عارضه احتمالی در بارداری غیرقابل پیشبینی است و راهکاری برای جلوگیری از این مشکل وجود ندارد. از آنجایی که بند ناف در بارداری زیاد حرکت میکند، نمیتوان افتادگی بند ناف را پیشبینی کرد.
در واقع چنین مشکلی میتواند بدون وجود هیچ عامل خطرسازی در خانمها باردار ایجاد شود؛ اما، اگر با توجه به مواردی که برای شما ذکر کردیم، بیشتر از سایر افراد در معرض خطر افتادگی بند ناف هستید، در صورت صلاحدید بهترین متخصص زنان در کرج نیاز به مراجعه یا بستری شدن در بیمارستان دارید.