عفونت ادراری در خانم ها
عفونت ادراری از آن دسته بیماریهایی است که میتواند هم در خانمها و هم در آقایان ایجاد شود. عفونت ادراری (UTI) از میکروب ایجاد میشود، میکروبها بهقدری کوچک هستند که نمیتوان بهطور عادی آنها را مشاهده کرد، تنها با استفاده از میکروسکوپ قابل مشاهده خواهند بود.
اغلب عفونتهای ادراری بهدلیل باکتری ایجاد میشود، اما مواردی نیز بودهاند که عامل قارچی و ویروسی داشتهاند. بهطور کلی عفونت ادراری از شایعترین عفونتها در بین افراد است، به همین جهت در این مقاله قصد داریم در خصوص این موضوع رایج اطلاعاتی در اختیار شما قرار دهیم.
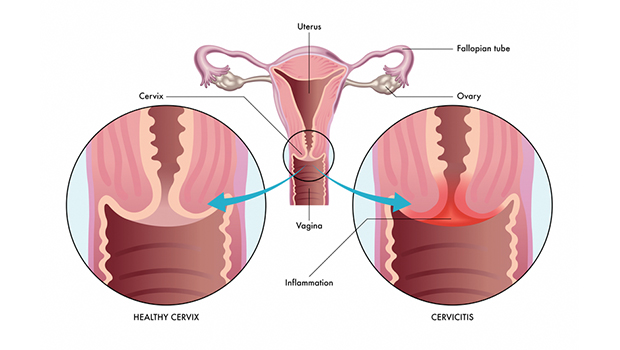
عفونت ادراری در کدام قسمت دستگاه ادراری ایجاد میشود؟
عفونت ادراری میتواند در هر قسمت از دستگاه ادراری ایجاد شود. دستگاه ادراری از کلیهها، مثانه، حالب و مجاری ادراری تشکیل شده است. در اغلب مواقع در مجاری ادرار و در قسمت پایین دستگاه ادراری ایجاد میشود. اما میتواند در قسمتهایی مانند حالب و کلیهها نیز وجود داشته باشد.
با علائم عفونت ادراری آشنا شوید
علائم در هر فرد به این بستگی دارد که چه قسمتی از دستگاه ادراری درگیر شده است. عفونت ادراری میتواند قسمت تحتانی و مثانه را تحت تاثیر قرار دهد و علائمی همچون موارد زیر را بههمراه داشته باشد:
- سوزش ادرار
- تکرر ادرار بدون دفع ادرار
- احساس فوری به ادرار کردن
- ادرار خونی
- ادرار کدر
- ادراری تیرهرنگ
- ادراری با بوی شدید
- درد لگنی
در صورتی که کلیهها را تحت تاثیر قرار دهد و باکتریها از کلیه وارد خون شوند، برای هر فرد خطرناک خواهد بود، به اینگونه بیماری «اوروسپسیس» گفته میشود. در صورتی که عفونت وارد خون شود، میتواند منجر به کاهش فشارخون و گاهی در برخی مواقع نادر منجر به مرگ شود.

عفونت در دستگاه فوقانی دستگاه ادراری میتواند علائمی را به همراه داشته باشد که شامل موارد زیر است:
- درد و حساسیت در قسمت فوقانی کمر و پهلوها
- تب
- لرز
- حالت تهوع
- استفراغ
احساس درد در لگن تنها در خانمهایی که دچار عفونت دستگاه ادراری شدهاند، مشاهده شده و همچنین بهعنوان یکی از علائم شایع شناخته میشود. سایر علائم در خانمها و آقایان مشابه است.
انواع عفونت ادراری و علائم مرتبط با آنها
بسته به اینکه کدام قسمت از دستگاه ادراری آلوده باشد، ممکن است علائم مختلفی در هر فردی ایجاد شود که در ادامه برای شما ذکر خواهیم کرد:
- علائمی از قبیل کمردرد یا احساس درد در پهلو
- تب شدید
- احساس لرزیدن
- حالت تهوع
- استفراغ
- عفونت (سیستیت)
- احساس فشار در لگن
- احساس درد و ناراحتی در پایین شکم
- ادرار مکرر و دردناک
- مشاهده خون در ادرار
- سوزش ادرار
- بی اختیاری ادرار
علت ایجاد عفونت ادراری چیست؟
عفونتهای دستگاه ادراری هنگامی اتفاق میافتد که باکتریها از طریق مجرای ادرار وارد دستگاه ادرار شده و در مثانه تکثیر میشود. با این حال که دستگاه ادراری به گونهای است که از بیماریهای میکروسکوپی جلوگیری و در مقابل آنها مقاومت میکند؛ اما، گاهی این مقابله در نهایت با شکست روبهرو میشود.
شایعترین عفونتهای ادراری بیشتر در خانمها ایجاد میشود و قسمت مثانه و مجاری ادراری را تحت تاثیر قرار میدهد.
عفونت مثانه (سیستیت)
این نوع عفونت ادراری به دلیل باکتری اشرشیاکلی که معمولا در دستگاه گوارشی قرار دارد، یافت میشود. با این حال ممکن است برخی از باکتریهای دیگر نیز در ایجاد این نوع عفونت تاثیرگذار باشند.
رابطه جنسی ممکن است منجر به التهاب مثانه شود؛ اما، ایجاد این بیماری با فعالیت جنسی مرتبط نیست. در واقع فاصله کم از مجرای ادرار تا مقعد و دهانه مجرای ادرار به مثانه در خانمها باعث میشود تا در معرض خطر سیستیت قرار گیرند.
عفونت مجرای ادرار
این نوع عفونت ادراری زمانی ایجاد میشود، که باکتری GI از مقعد به مجرای ادراری گسترش مییابد. از آنجایی که مجرای ادرار خانم به واژن نزدیک است، عفونتهایی که از طریق رابطه جنسی منتقل میشوند مانند تبخال تناسلی، سوزاک، کلامیدیا و… میتوانند منجر به عفونت مجرای ادرار شوند.

عوامل خطرساز در ایجاد عفونت ادراری
هر عاملی که تخلیه مثانه را کاهش دهد یا دستگاه ادراری را تحریک کند، منجر به عفونت ادراری خواهد شد. علاوه بر این مورد عوامل دیگری نیز وجود دارد که میتواند هر فردی را در معرض خطر ابتلا به افزایش عفونت ادراری قرار دهد. این عوامل عبارتند از:
- افراد مسن بیش از سایر افراد در خطر ابتلا قرار دارند.
- کاهش تحرک پس از عمل جراحی یا استراحت طولانیمدت
- سنگ کلیه
- سابقه عفونت ادراری
- انسداد مجاری ادراری، مانند سنگ کلیه یا وجود انواع خاصی از سرطان
- استفاده طولانیمدت از سوند یا کاتتر ادراری
- دستگاه ادراری غیرطبیعی از بدو تولد
- سیستم ایمنی ضعیف
- دیابت
- بارداری
عفونت ادراری در بین خانمها بسیار رایج است و ممکن است بسیاری از خانمها در طول زندگی خود این بیماری را تجربه کنند. سایر عوامل خطرساز در ایجاد این بیماری را در ادامه بر شما توضیح خواهیم داد:
آناتومی خانمها
مجرای خروجی ادرار در خانمها نسبت به آقایان کوتاهتر است و این مسافت رسیدن باکتری به مثانه را کاهش میدهد.
رابطه جنسی
خانمهایی که رابطه جنسی فعالی دارند، نسبت به خانمهایی که رابطه جنسی ندارند، بیشتر دچار عفونت ادراری میشوند. داشتن چندین شریک جنسی نیز میتواند خطر ابتلا به این بیماری را افزایش دهد.
برخی از روشهای کنترل بارداری
خانمهایی که از دیافراگم برای جلوگیری از بارداری استفاده میکنند، ممکن است در معرض خطر بیشتری به عفونت ادراری قرار داشته باشند. همچنین برای خانمهایی که از اسپرم کش استفاده میکنند، این مسئله صدق میکند.

یائسگی
پس از یائسگی، کاهش استروژن منجر به تغییراتی میشود که شما را در برابر عفونت آسیبپذیر خواهد کرد.
سایر عوامل خطرساز به شرح زیر است:
ناهنجاری دستگاه ادراری
در نوزادانی که با ناهنجاری دستگاه ادراری متولد میشوند و ادرار بهطور طبیعی از بدن خارج نمیشود، خطر ابتلا به عفونت ادراری افزایش مییابد.
انسداد در مجاری ادرار
بهطور مثال سنگ کلیه و در آقایان بزرگ شدن پروستات میتواند ادرار را در مثانه نگه دارد و خطر عفونت ادراری افزایش پیدا کند.
ایجاد مشکل در سیستم ایمنی
دیابت و سایر بیماریهایی که سیستم ایمنی بدن را مختل میکند. در صورت ابتلا دفاع بدن در برابر میکروبها دچار مشکل میشود و این امر منجر به احتمال خطر ابتلا به عفونت ادراری میشود.
استفاده از کاتتر
افرادی که قادر به ادرار کردن نیستند و از سوند یا لوله کاتتر برای دفع ادرار استفاده میکنند، در معرض خطر ابتلا به عفونت ادراری قرار دارند. معمولا سوند برای بیماران بستری در بیمارستان یا افرادی که دچار مشکلات عصبی هستند، مورد استفاده قرار میگیرد.
معاینات پزشکی
افرادی که معایناتی توسط پزشک با استفاده از ابزار پزشکی برای آنها انجام میگیرد، ممکن است احتمال خطر به عفونت ادراری در آنها بیشتر شود.
عفونت ادراری چه عوارضی را در پی دارد؟
در صورت درمان به موقع و مناسب، عفونتهای دستگاه ادراری بهندرت منجر به ایجاد عارضههای مختلفی میشود. در صورتی که این شرایط را بررسی و درمان نکنید، عواقب جدی را در پی خواهد داشت.

عوارض UTI ممکن است شامل موارد زیر باشد:
- عفونتهای مکرر، بیشتر در خانمهایی که در طی دوره ۶ ماهه یا یکساله دچار دو یا چند نوع از عفونت دستگاه ادراری شده باشند.
- آسیب دائمی کلیه بهدلیل عفونت حاد یا مزمن کلیه به علت عفونت دستگاه ادراری درمان نشده ایجاد میشود.
- اگر عفونت در خانمهای باردار ایجاد شده باشد، در معرض خطر زایمان نوزاد کم وزن یا نارس قرار دارند.
- در آقایانی که عفونت دستگاه ادراری رخ داده باشد، تنگی مجرای ادرار مشاهده میشود.
- سپسیس یک عارضه مهم و جدی ناشی از عفونت است، به ویژه اگر عفونت دستگاه ادراری به دستگاه ادراری رسیده باشد.
نکاتی جهت جلوگیری از عفونت دستگاه ادراری
برای جلوگیری از خطر ابتلا به عفونت مواردی وجود دارد که در ادامه برای شما ذکر خواهیم کرد:
مایعات فراوان به ویژه آب بنوشید
نوشیدن آب فراوان میتواند به افزایش ادرار کمک کند. در حقیقت به این صورت باکتریها از دستگاه ادراری قبل از ایجاد عفونت خارج میشود.
آب زغال اخته بنوشید
با این حال که مطالعاتی مطمئنی در این باره وجود ندارد، اما، احتمال داده میشود که مصرف این نوشیدنی از عفونت دستگاه ادراری جلوگیری میکند.
از جلو به عقب خود را بشویید
این طرز از شستشو کمک میکند تا باکتریهای مقعد به واژن و مجرای ادرار منتقل نشود.
پس از رابطه جنسی ادرار کنید
علاوه بر این که پس از رابطه جنسی باید به سرویس بهداشتی بروید، بهتر است برای کمک به دفع باکتریها یک لیوان آب کامل بنوشید.
از موارد تحریک کننده باید خودداری کنید
از اسپریهای خوشبو کننده یا سایر اقداماتی مانند دوش واژینال در ناحیه تناسلی خودداری کنید؛ چراکه، میتواند منجر به تحریک مجرای ادرار و در نهایت عفونت دستگاه ادراری شود.
روشهای کنترل از بارداری را تغییر دهید
دیافراگمها، برخی از کاندومها یا استفاده از برخی اسپرم کشها میتوانند در رشد باکتری نقش داشته باشند.

عفونت ادراری چگونه تشخیص داده میشود؟
اگر علائم این بیماری را دارید، حتما با بهترین متخصص زنان در کرج در میان بگذارید. پزشک علائم شما را در نظر میگیرد و در صورت نیاز معاینات فیزیکی را برای شما انجام خواهد داد. گاهی جهت تایید این بیماری لازم است که آزمایشاتی را انجام دهید.
جهت انجام آزمایش ادرار، پزشک به شما توصیه میکند که ابتدای دفع ادرار خود را بهعنوان نمونه به آزمایشگاه تحویل ندهید؛ چراکه ممکن است ابتدای ادرار عفونتهایی که در پوست شما وجود دارد، وارد ادرار شده و منجر به نتیجه اشتباه شود.
به همین جهت باید صبر کنید که ابتدا کمی از ادرار خارج شود و سپس نمونه ادرار خود را جهت بررسی به آزمایشگاه تحویل دهید تا هیچ خطایی وجود نداشته باشد. در صورتی که تعدادی گلبول سفید در ادرار مشاهده شود، عفونت ادراری تشخیص داده خواهد شد.
پزشک همچنین ممکن است جهت تشخیص عفونت قارچی یا باکتری کشت ادرار را نیز از بیمار درخواست کند. در صورتی که به عفونت ویروسی مشکوک شود، آزمایشات ویژهتری برای شما انجام خواهد گرفت. در نهایت با اینگونه بررسیها میتوان تشخیص داد که افراد دچار چه نوع عفونت ادراری هستند و چه درمانهایی میبایست برای بیماران انجام گیرد.
درمان عفونت ادراری
درمان بستگی به علت ایجاد آن دارد. پزشک ابتدا قبل از درمان آزمایشاتی را از شما درخواست میکند تا علت دقیق ایجاد این بیماری مشخص شود. در اغلب مواقع علت ایجاد این مشکل، باکتری است.
عفونت ادراری که بهدلیل باکتری ایجاد شده باشد با مصرف آنتی بیوتیک درمان میشود. علاوه بر این مورد ویروسها و قارچها نیز میتوانند علت ایجاد چنین مشکلی باشند. عفونت ادراری ناشی از ویروس با مصرف داروهای ضد ویروسی درمان میشود. همچنین عفونتهای قارچی با داروهای ضد قارچی قابل درمان خواهد بود.
هیچ درمان خانگی قطعی جهت درمان وجود ندارد، درمان خانگی تنها به شما کمک میکند تا دارو و روند درمان شما سریعتر طی شود. نوشیدن آب زیاد در طول روز به شما کمک میکند تا سریعتر عفونت از بدن خارج شود.

کلام آخر
عفونت ادراری از آن دسته از مشکلات رایج و مهم است که باید بهموقع توسط متخصص زنان درمان شود. متخصصین زنان با آناتومی دستگاه ادراری و تولیدمثل خانمها بهخوبی آشنایی دارند و میتوانند در صورتی که بیماری و مشکلی در این قسمت از بدن ایجاد شود، بهراحتی درمان کنند.
این پزشکان متخصص، علاوه بر درمان بسیاری از بیماریها، قادر به انجام عملهای زیبایی خانمها از قبیل لابیاپلاستی با استفاده از بهروزترین تکنیکهای روز دنیا هستند.